暑かった夏も終わり、気持ちのいい秋風に金木犀の香りを感じる季節となりました。
皆さま、いかがお過ごしでしょうか?
季節の変わり目は体調を崩しやすい時期でもあります。
お風邪などお召しになりませんように、くれぐれもご自愛ください。

ところで皆さまは、親知らずと聞くと何を想像するでしょうか。
痛い、腫れる、抜かなければならない等マイナスなイメージを考える方が多いと思います。
親知らずが痛い、腫れると聞くのは何故でしょうか。
そして、本当に親知らずは抜かなければいけないのでしょうか。
親知らずについて、これから説明していきます。
●そもそも親知らずとはどういうものなのかご存じでしょうか。
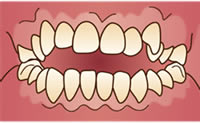
親知らずは大臼歯の中で最も後ろに位置する歯であり、正式名称は第三大臼歯(だいさんだいきゅうし)と呼ばれていますが、智歯(ちし)と呼ばれることもあります。
親知らずは最前方の前歯から数えて8番目にあり、永久歯の中で最後に発育します。
永久歯は通常15歳前後で生え揃いますが、親知らずは生える時期が概ね10代後半から20代前半です。
親知らずは上あご左右2本と下あご左右2本の計4本ありますが、元々親知らずが無い人や、4本揃っていない人など個人差があります。
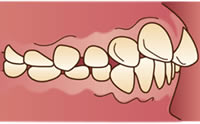
親知らずの生えてくる場所が不足していたり生える方向が通常と異なるために、埋まった状態や傾いて真っ直ぐ生えてこないことがしばしばあります。
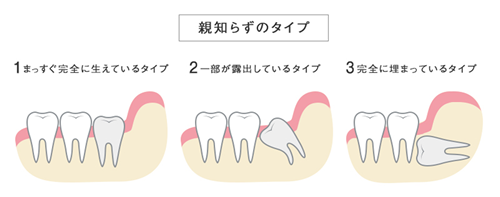
●親知らずが引き起こすトラブルとは?
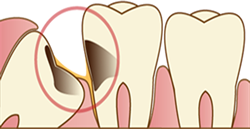
1.むし歯
親知らずが斜めに生えてきたり、途中までしか生えて来ない場合は、歯ブラシが届きにくく、むし歯になりやすくなります。また、親知らずと手前の歯(第二大臼歯)の隙間に汚れがたまりやすくなり、手前の歯がむし歯になることもあります。
第二大臼歯は非常に大切な歯ですので、親知らずからの悪影響を受けないようにしておかなければなりません。
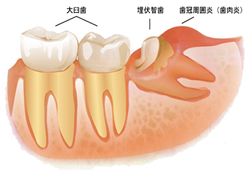
2. 歯肉の炎症
親知らずが斜めに生えたり、まっすぐ生えてきても途中までしか生えてこない場合は、歯と歯肉の間にプラークや食べかすがたまりやすくなり、親知らずの周辺が不衛生になります。
これにより、親知らず周囲の歯肉に炎症が起きてしまいます。
これは「智歯周囲炎」と呼ばれ、歯肉が腫れたり、痛みが生じます。
また、重症化すると口が開けにくくなったり、顔が腫れたりすることもあります。
智歯周囲炎がひどい場合は、炎症が軽減してから抜歯を行います。
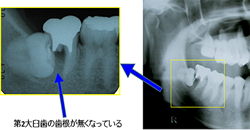
3. 歯根の吸収
親知らずが手前の歯に食い込むように生えてくると、手前の歯の歯根吸収(根っこが溶けてしまうこと)を引き起こしてしまう場合があります。
歯根吸収が進むと、親知らずだけでなく手前の歯の抜歯も必要になることがあります。

4. 口臭
親知らず周辺は不衛生になりやすいことから、口臭の原因になってしまう可能性もあります。
炎症によって歯肉に膿がたまったり、むし歯が進行したりすることも臭いの原因になります。
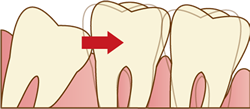
5.歯並び
特に親知らずが横向きに生えている場合に多いのですが、歯が生えようとする力によって、前に生えている強い力で臼歯を押すことがあります。
結果として、歯全体に力が加わることで、歯並びに悪影響を及ぼすことがあります。
6.歯肉や粘膜を傷つける
親知らずはお口の中に上下左右で合計4本生えるのですが、場合によっては1本しかない時もあります。
そのような場合には、上下で咬みあう歯の数が異なるため、親知らずによって咬みあうべき箇所の歯肉に傷をつけてしまうことがあります。
同様に、親知らずが歯列に対して、外向きに生えている場合には、歯を咬みあわせる際に、頬を噛むことで傷をつけることがあります。
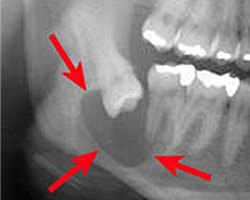
7. 腫瘍や嚢胞
骨に埋まっている親知らずの成分が原因で、含歯性嚢胞(がんしせいのうほう)や歯根嚢胞(しこんのうほう)などの袋状の病変や腫瘍ができることがあります。
放置すると大きくなるため摘出術が必要になります。
●抜歯は必要?
親知らずが真っすぐ生えており上下で正常に噛み合っていて問題なく機能している場合や、親知らずがあごの骨または歯肉に完全に埋まっていて、口腔内やあごに悪影響を与えていない場合は抜歯する必要がないこともあります。
しかし、親知らずが原因で不快症状が生じたり、周りの歯や歯周組織にに悪影響を与える場合は抜歯を検討する必要があります。
●抜歯する時期は?
親知らずを抜歯する場合には20歳前後が抜きやすく、術後の腫れや痛みも比較的楽に済みます。
その時期が丁度親知らずの歯根が形成されている途中のため下歯槽神経障害のリスクが軽減され、骨も柔らかく抜きやすいです。
30歳以降になると歯根が完成し、下歯槽神経が近い場合リスクが上がり、年齢を重ねるにつれ骨も硬くなるため麻酔が効きにくかったり、術後のダメージも出やすくなってきます。
●親知らずを抜くときのリスクはある?
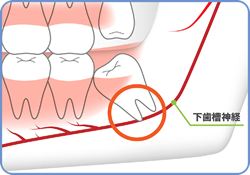
1.下歯槽神経麻痺(かしそうしんけいまひ)
下顎の骨の中にトンネル(下顎管)があり、その中に口の周りの感覚神経(下歯槽神経)があります。
親知らずが神経に近い程、神経を圧迫または損傷してしまうリスクがあります。
損傷してしまった場合は、抜歯した側の唇やあご先、歯茎付近にしびれ(麻痺)がでてきます。
回復には数ヶ月〜数年と長期の経過をたどり回復していきます。
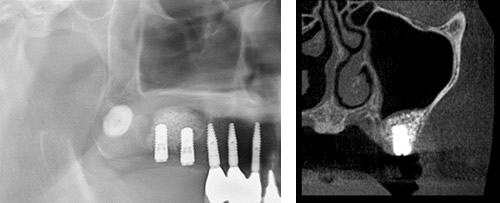
親知らずと神経が近い場合には、CT検査を行い、三次元的位置関係を把握した上で、抜歯を行う場合があります。
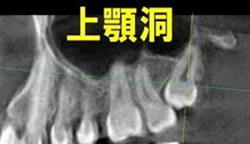
2.上顎洞穿通(じょうがくどうせんつう)
上の親知らずの抜歯の場合、すぐそばに上顎洞と呼ばれる鼻とつながっている空洞があります。
親知らずと上顎洞の位置関係次第では、口の中と上顎洞がつながってしまう場合があります。
上顎洞とつながると、お口の中から鼻に水が漏れたり、上顎洞炎(いわゆる蓄膿症)になる可能性があります。
多くは自然閉鎖されますが、閉鎖されなかったり上顎洞炎を起こしてしまったりした場合は、後日、手術が必要になることもあります。
3.感染
抜歯をした後の傷口に細菌が感染した場合に抜歯後感染が起こります。
感染を起こさないよう処方されたお薬は必ず服用しましょう。
また口腔内は細菌の多い環境にあるため、創部にバイ菌が入らないように口腔内を清潔に保ちましょう。
4. ドライソケット
通常は抜歯した部位を血餅(血の塊)がかさぶたのように塞いで、徐々に治癒していきます。
しかし何らかの原因でその血餅が剥がれ骨が露出し、強い痛みが生じます。
5. 皮下気腫
親知らずを分割するときに空気の圧力で回転する歯科用切削機械を使います。
このため、ごくまれに皮下組織に空気が入り込んで広範囲に腫脹を生じることがあります。
6.異常出血
通常抜歯後、数時間で出血は止まります。
抜歯後24時間は唾液に血が混じることがありますが、心配いりません。
ガーゼ等による圧迫が最も効果のある止血方法ですが、それでも出血が持続する場合は止血処置が必要です。
●抜歯の手術内容
親知らずがまっすぐに生えている場合には、他の歯と同じように抜歯することが可能です。
しかし、親知らずは斜めに生えてきたり、途中までしか生えてこないことが多く、この場合、通常よりも抜歯が難しくなります。
抜歯のため、歯肉を切開したり、歯や歯根を分割したり、骨を削るなどの外科的な手術が必要となることがあります。
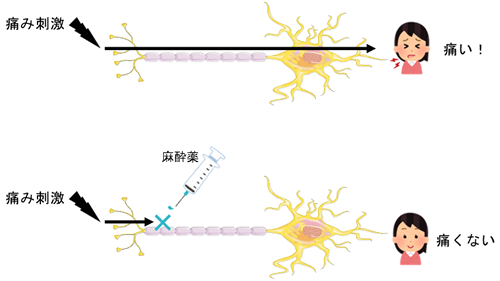
1.麻酔
局所麻酔が主で、周辺の歯茎から麻酔(浸潤麻酔)を行います。
必要に応じて、やや長い針を使って、親知らずより奥の部分に麻酔をする場合(伝達麻酔)もあり、奥の部分に麻酔を行う方法のほうが強力です。
麻酔が一度効いてしまえば、痛みのある状況で処置をするということはありません。
2.歯茎の切開
親知らずが歯茎に埋っている場合、メスというナイフを使って歯茎の切開が行われます。
これはよく見えるようにするためと、歯が出てくるスペースを十分に確保するためです。
3.粘膜の剥離
切開後、歯ぐきを骨よりはがし、埋まっている歯をむき出しにします。
4.骨の削除
歯の一番膨らんでいるところが骨の中に埋まっている場合など、歯の周りの骨を、歯が出てきやすいように一部取り除きます。
5.歯の分割
歯の出てくる方向に、前の歯がぶつかってしまう場合には、抜くときにぶつからないように親知らずの歯の頭を削ります。
傾きが大きいときは、歯を削って2つや3つに分割することもあります。
6. 歯を抜く
歯を分割した場合は、まず頭の部分から抜き、次に根元の部分を抜きます。
7.抜いた場所の掃除
8.歯茎の縫合
かさぶたが出来ることは歯茎を治す重要な過程ですので、糸で傷口を縫う(縫合)ことでかさぶたができやすい環境にします。
穴が開いた箇所がかさぶたになり歯茎が盛ることで、治癒します歯を抜いた後の穴(抜歯窩)に細菌の増殖を防ぐための抗生剤・止血剤(白いスポンジ状のもの)を入れる場合もあります。
通常1~2週間後に糸を抜きます。
9.止血
抜歯後は15~30分程ガーゼを強く噛んでもらい、止血を行います。
血液をサラサラにする薬を飲んでいる方は血が止まりにくいため、長めにガーゼを噛むようにご注意いただきます。
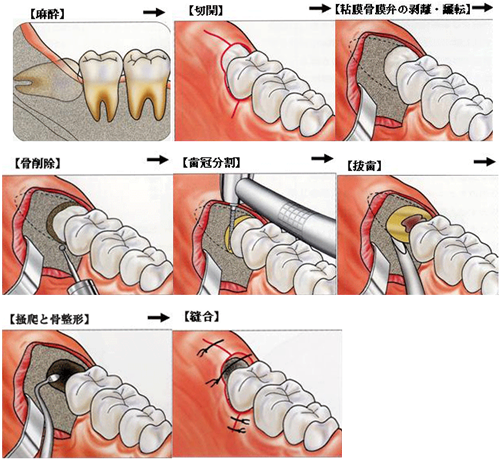
智歯の抜歯ナビゲーションから
●抜歯後の注意は?

1.出血について
親知らずを抜歯すると、歯が生えていた部分に穴が空きますが、この穴に血餅(ゼリー状のかさぶた)ができるまでは出血しやすい状態にあります。
抜歯後、清潔なガーゼを15~30分ほど噛んで頂き、血を止めていきます (圧迫止血) 。
抜歯を行った日は1日唾液ににじむ程度の出血は続きます。
また、飲酒や激しい運動、長時間の入浴など、血行がよくなる行為は出血を促してしまいますので、抜歯当日は控えるようにしましょう。
出血が気になって、親知らずを抜いてできた穴を舌や指で触ってしまう人がいますが、これはやめてください。
穴をふさぐ役割をする血餅が取れて、さらに出血する原因となってしまいます。
また、何度もうがいをするのもいけません。
うがいによっても、血餅が剥がれてしまうことがあるからです。
血餅が取れると治癒が遅れるだけでなく、傷口から細菌感染して炎症を起こすリスクもあります。
2.痛みについて
親知らずの抜歯後、麻酔が切れると痛みが出てくることがあります。
その際は、痛み止めの薬を歯医者さんに指示されたとおりに飲むようにしてください。
通常であれば、3日~1週間ほどで痛みはなくなっていきますので、必要以上に心配することはありません。
また、1か月は違和感が続くことがあります。
3.腫れについて
親知らずの抜歯後、頬や歯茎が腫れることがあり、抜歯後2~3日後がピークとなります。
腫れた場合は、抜歯当日のみ水で濡らしたタオルにて軽く冷やしてください。
ただし、冷やしすぎは、血行が悪くなり、かえって治りにくくなるため冷却ジェルシートや保冷剤等で冷やすのはやめましょう。
通常であれば、3日~1週間ほどで腫れは収まっていきますので、必要以上に心配することはありません。
4.お薬について
担当の先生の指示通り服薬してください。
万が一、薬を飲んで異常が出た場合には服薬を一旦辞め、担当医の先生に連絡してください。
●最後に
一度歯医者さんに行って、先生にどのように親知らずが生えているのか確認してもらい、抜く必要があるのか聞いてみましょう。
歯科医師 大野 真季
2022年10月4日 カテゴリ:未分類